contingut
Anomalies fetals
Els diferents tipus d’anomalies fetals
El terme anomalia fetal cobreix diferents realitats. Podria ser :
- anomalia cromosòmica: anomalia del nombre (amb un cromosoma supernumerari: trisomia 13, 18, 21), d’estructura (translocació, supressió), anomalia dels cromosomes sexuals (síndrome de Turner, síndrome de Klinefelter). Les anomalies cromosòmiques afecten entre el 10 i el 40% de les concepcions, però a causa de la selecció natural (avortaments espontanis i mortalitat) a l'úter) afecten només 1 de cada 500 nounats, aproximadament la meitat dels quals tenen síndrome de Down (21);
- d’una malaltia genètica transmesa per un dels pares. 1 nadó de cada 1 en té. Les cinc malalties més freqüents són la fibrosi quística, l’hemocromatosi, la fenilcetonúria, el dèficit d’alfa-2 antitripsina i la talassèmia (XNUMX);
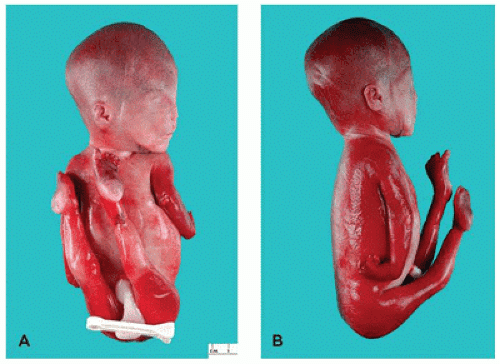
- una malformació morfològica: cerebral, cardíaca, genitourològica, digestiva, a les extremitats, columna vertebral, cara (llavi i paladar esquerdats). Les causes exògenes (agents infecciosos, físics o tòxics) expliquen entre el 5 i el 10% dels casos, les causes genètiques o endògenes del 20 al 30%. El 50% dels casos roman inexplicable (3);
- una anomalia a causa d’una infecció contraïda per la mare durant l’embaràs (toxoplasmosi, citomegalovirus, rubèola).
Totes aquestes patologies representen el 4% dels naixements vius, o 500 naixements a Europa (000).
Diagnòstic prenatal per detectar anomalies fetals
El diagnòstic prenatal es defineix com el conjunt de "pràctiques mèdiques destinades a detectar in utero a l'embrió o al fetus, una afecció d'una gravetat particular". ”(Article L. 2131-1 del codi de salut pública).
Les tres ecografies de detecció tenen un paper important en primera línia en aquest diagnòstic prenatal:
- la primera, realitzada entre les 11 i les 13 setmanes, permet detectar certes malformacions importants i participa en el cribratge d’anomalies cromosòmiques mesurant la translucència nucal;
- la segona ecografia anomenada "morfològica" (22 SA) permet dur a terme un estudi morfològic en profunditat amb l'objectiu de ressaltar certes anomalies morfològiques físiques;
- la tercera ecografia (entre 32 i 34 WA) permet diagnosticar certes anomalies morfològiques que apareixen tardanament.
No obstant això, l’ecografia no sempre pot detectar anomalies fetals. Aquest examen ecogràfic no proporciona una fotografia exacta del fetus i els seus òrgans, sinó només imatges fetes d’ombres.
La detecció de la trisomia 21 s’ofereix sistemàticament a les embarassades, però no és obligatòria. Es basa en la mesura de la translucidesa nucal (gruix del coll) durant l’ecografia del 12 AS i la determinació a la sang materna de marcadors sèrics (proteïna PAPP-A i hormona b-HCG). Combinats amb l'edat de la mare, aquests valors permeten calcular el risc de síndrome de Down. Més enllà del 21/1, es considera que el risc és elevat.
Exàmens en cas de sospita d’anomalia fetal
Es pot oferir un diagnòstic prenatal més profund a la parella en diferents situacions:
- els exàmens de detecció (ecografies, detecció de la trisomia 21) suggereixen una anomalia;
- la parella va rebre assessorament genètic (per antecedents familiars o mèdics) i es va identificar un risc d’anomalia fetal:
- la futura mare ha contret una infecció potencialment perillosa per al fetus.
El diagnòstic prenatal es basa en l’anàlisi de cèl·lules fetals per realitzar anàlisis cromosòmiques, proves genètiques moleculars o proves biològiques per identificar la infecció fetal. En funció del període d'embaràs, s'utilitzaran diferents proves:
- la biòpsia de trofoblasts es pot fer a partir de 10 WA. Consisteix a prendre una mostra d’un fragment molt petit del trofoblast (futura placenta). Es pot realitzar si s’ha detectat una anomalia greu a l’ecografia del 12 WA o si hi ha antecedents d’anomalies durant un embaràs anterior.
- l’amniocentesi es pot realitzar a partir de 15 setmanes. Es tracta de prendre líquid amniòtic i permet diagnosticar anomalies cromosòmiques o genètiques, així com detectar signes d’infecció.
- La punció de la sang fetal consisteix a prendre sang fetal de la vena umbilical del fetus. Es pot realitzar a partir de les 19 setmanes per establir un cariotip, per a investigacions genètiques, avaluacions infeccioses o cerca d’anèmia fetal. ”
L’ecografia anomenada “diagnòstica” o “de segona línia” es realitza quan s’identifica un risc concret mitjançant una ecografia de cribratge, per antecedents (risc genètic, diabetis, exposició a toxines, etc.) o cribratge biològic. S’analitzen més elements anatòmics segons un protocol específic en funció del tipus d’anomalia (5). Aquesta ecografia la realitza sovint un metge especialista que treballa en xarxa amb un centre de diagnòstic prenatal multidisciplinari. Es pot realitzar una ressonància magnètica com a segona línia, per exemple, per explorar el sistema nerviós central o per determinar l’abast d’un tumor o d’una malformació.
Maneig d’anomalies fetals
Tan aviat com es diagnostica una anomalia fetal, la parella és derivada a un centre multidisciplinari de diagnòstic prenatal (CPDPN). Aprovats per l’Agència de Biomedicina, aquests centres reuneixen diferents especialistes en medicina prenatal: sonògraf, biòleg, genetista, radiòleg, cirurgià neonatal, psicòleg, etc. La gestió depèn del tipus d’anomalia i de la seva gravetat. Pot ser:
- cirurgia a l'úter o tractament farmacològic del fetus a l'úter, a través de la mare;
- una intervenció quirúrgica des del naixement: la futura mare donarà a llum en una maternitat capaç de realitzar aquesta intervenció. Parlem de “transfer in utero”;
- quan l’equip de CPDPN considera que l’anomalia fetal detectada té una "alta probabilitat que el nen no nascut tingui una condició de gravetat particular que es consideri incurable en el moment del diagnòstic" (art. L. 2231-1 del Codi de salut pública) , s’ofereix una interrupció mèdica de l’embaràs (IMG) als pares, que poden acceptar-la o no.
A més, s’ofereix sistemàticament atenció psicològica a la parella per superar aquest difícil calvari de l’anunci d’una anomalia fetal i, si cal, d’una IMG.